Има ли солидарност в българското здравеопазване
Продължаващият дебат за нов модел на здравноосигурителна система в България често поставя въпроса за солидарността при осигуряването на здравни услуги на дневен ред, но не дава еднозначно дефиниране на тази съществена характеристика на една система. И това не е случайно – дефинициите на понятията еволюират заедно с развитието на здравното осигуряване, а понякога липсва и еднакво разбиране за тях в различните нива на системата. Въпреки това обаче, за да е полезно обсъждането на възможностите за промяна, е добре да се стъпва на общи еднозначни понятия, които заинтересованите страни е важно да разбират по един начин. Яснотата по отношение на разбирането за солидарност ще подпомогне избора на онзи модел, който е най-близък до търсения и ефективен модел за страната ни.
Солидарността в здравеопазването става централна характеристика на европейските здравни модели още след края на Втората световна война, като концепцията за солидарност търпи промени през различните исторически периоди.[1] Тя представлява въплъщение на принципа „всеки плаща колкото може, всеки ползва колкото се нуждае”[2]. Солидарността цели постигането на широко здравно покритие чрез разпределението на финансовата тежест, така че всички обществени групи да участват във финансирането на системата, независимо от финансовото си състояние, без да търпят непосилна финансова тежест и да получат онези здравни услуги, от които имат нужда. Солидарността в здравеопазването трудно се дефинира и още по-трудно се измерва поради концептуалния характер на това понятие, като големите затруднения са свързани с оценка на финансовата тежест и доколко тя е поносима и приемлива.
Икономическите характеристики на солидарността са свързани с това, че доброто здраве на населението има висока икономическа стойност, а лошото здраве води до икономически загуби както на ниво индивид, така и на ниво икономика.[3] Постигането на добро здраве за цялото население от своя страна зависи от избрания модел на финансиране, доколкото този модел осигурява покритие с услуги за населението. За европейските здравни системи, които са солидарни по своя характер, независимо дали се финансират с данъци или чрез социално осигурителни схеми, е типично възприемането на здравето като фундаментално човешко право.[4] В тях финансовата тежест от осигуряването на здравеопазване се носи основно от работещите, работодателите и/или от държавата. При застрахователните модели, типични за страни, които считат здравеопазването по-скоро за услуга, тежестта се споделя в рамките на кръга застраховани лица. В модел, базиран на индивидуални здравни сметки, пълна солидарност на практика липсва[5], при този модел финансовата тежест се носи изцяло от индивида и се разчита на неговата преценка как здравният риск ще се управлява.
Според НЗОК[6] солидарността в България се базира на преразпределението: „от здравите – към болните, от богатите – към бедните, от младите – към възрастните”. По данни от отчетите на НЗОК за периода 2010-2017 г. структурата на приходите и трансферите показва, че основната тежест на финансирането на системата се носи от работещите лица и техните работодатели, при това – тези извън държавния сектор. Те са натоварени по две линии – чрез плащането на здравноосигурителни вноски и чрез плащането на данъци (чрез които се финансират трансферите на държавата към касата). Видно е, че държавата е сериозно ангажирана да финансира системата.
Графика 1. Структура на приходите на НЗОК за периода 2010-2017 г.
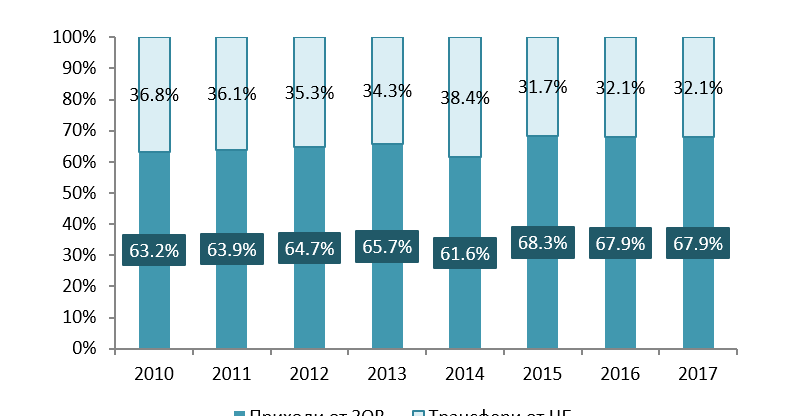
Източник: Отчети на бюджета на НЗОК за съответната година
Други показатели, които индиректно загатват за евентуални нарушения в солидарния принцип, са размерът и делът на преките плащания в системата. Това, което пациентът плаща от джоба си, поставя финансовата тежест на здравната услуга върху болния, без значение какви са неговите възможности да плаща[7]. В България се наблюдава значителен дял на преки плащания в здравеопазването (3,95% от БВП за 2016 г.) по данни на Евростат, като размерът им се приближава до публичното финансиране на системата (4,28% от БВП). Разпределението на преките плащания показва значителен превес на плащанията за лекарства и медицински изделия. Данните за България трябва задълбочено да се изследват, за да се прецени кой и по какъв начин понася реалната финансова тежест.
Графика 2. Общи и преки разходи за здравеопазване в България през 2016 г., % от БВП
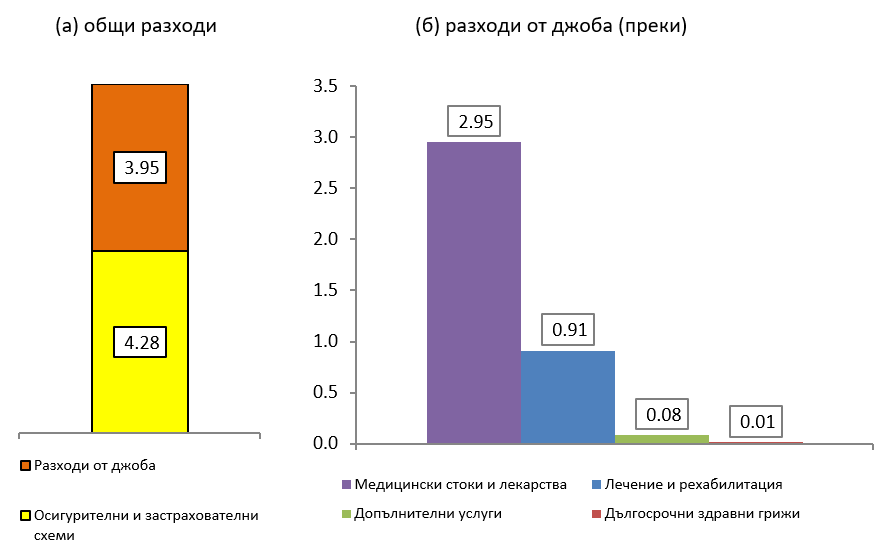
Източник: Евростат, Система на здравните сметки
Видно е, че настоящата система изисква задължително участие на ползващите системата във финансирането, но въпреки това има значителен брой лица, които не плащат здравни осигуровки. Делът на доплащанията от джоба е висок. В тези условия, най-удачно е да се мисли за модел, който дава възможност ясно да се оценява реалният принос на ползвателите в осигуряването. Конкуренцията води до по-добро покритие, качество и по-лесна оценка на пакета услуги, който осигуреното лице ще получи. Може би е време да има такава и в здравеопазването у нас.
[1] Виж тук: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4429814/
[2] Типичен пример е немската здравноосигурителна система, която дефинира солидарността от страна на дохода и от страна на ползването на услуги: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(17)31280-1/fulltext .
[3] Например тук https://www.nber.org/papers/w8587 и тук http://www.who.int/choice/publications/d_economic_impact_guide.pdf
[4] Такова е становището на СЗО (http://www.who.int/news-room/fact-sheets/detail/human-rights-and-health, http://www.who.int/mediacentre/news/statements/fundamental-human-right/en/) и на ЕК (https://eur-lex.europa.eu/legal-content/BG/TXT/PDF/?uri=CELEX:52009DC0567&from=EN)
[5] В действащия в момента модел на здравни сметки в Сингапур солидарност се постига само на равнище семейство. Следва да се има предвид, че сингапурският модел включва и много сериозна мрежа за защита на индивидите от катастрофични събития, която се финансира от държавата.
[6] Виж тук: https://www.nhif.bg/page/73










